صحت اور خاندانی بہبود کی وزارت
ماؤں کو بچانا، مستقبل کو مضبوط بنانا
زچگی کی اموات کی شرح کو کم کرنے میں ہندوستان کی کامیابی
پوسٹ کرنے کی تاریخ:
21 MAR 2025 6:41PM by PIB Delhi
تعارف
زچگی کی شرح اموات ہندوستان میں ایک سنگین عوامی صحت کا مسئلہ ہے۔ یہ صحت کی دیکھ بھال کے معیار اور رسائی کا ایک اہم اشارہ ہے، جو زچگی کی صحت خدمات کی تاثیر کو ظاہر کرتا ہے۔ زچگی کی موت ایک عورت کی موت ہے جو حمل کے دوران یا حمل کے خاتمے کے 42 دنوں کے اندر ہوتی ہے، چاہے حمل کی مدت اور مقام کچھ بھی ہو، اور وہ کسی بھی سبب سے ہوتی ہے جو حمل یا اس کے انتظام سے متعلق ہو یا اس سے بگڑ جائے، سوائے حادثاتی یا غیر متوقع وجوہات کے۔ زچگی کی شرح اموات کا سدباب خواتین اور نوزائیدہ بچوں کی فلاح و بہبود کو یقینی بنانے اور عالمی صحت کے مقاصد کے حصول کے لیے ضروری ہے۔
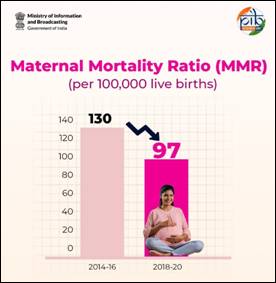
زچگی کی شرح اموات کا ایک اہم اشارہ "زچگی کی شرح اموات کا تناسب (ایم ایم آر)" ہے، جو ایک دیے گئے وقت کے دوران ہر 100,000 زندہ پیدا ہونے والی بچوں پر زچگی کی اموات کی تعداد کو ظاہر کرتا ہے۔ ہندوستان نے زچگی کی اموات میں کمی لانے میں قابلِ تعریف پیشرفت کی ہے، جس میں 2014-2016 ایم ایم آر میں 130 سے کم ہو کر 2018-20 میں 97 پر آ گیا ہے۔ یہ کمی مختلف حکومت کی پالیسیوں، صحت کی بہتر رسائی، اور طبی مداخلتوں کی بدولت ممکن ہوئی ہے۔
بھارت میں ماں کی اموات کی شرح کا رجحان
پندرہ مئی 2015 کو، عالمی ادارہ صحت (ڈبلیو ایچ او)نے بھارت کو ماں اور نوزائیدہ بچوں میں تیزابیت کی بیماری (میٹرنل اینڈ نیونٹل ٹیٹنس) کو ختم کرنے کے لئے سرٹیفیکیٹ دیا۔ بھارت میں ماں کی اموات کی شرح میں بھی سالوں کے دوران مسلسل کمی آئی ہے۔
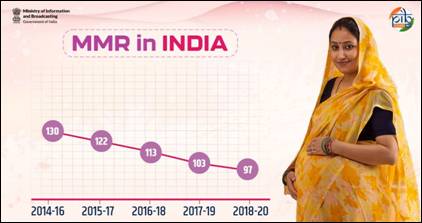
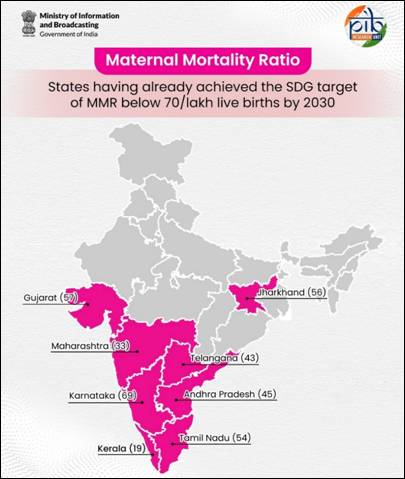
اگرچہ کچھ ریاستوں نے اپنی ماں کی اموات کی شرح (ایم ایم آر) کو ایس ڈی جی کے ہدف 70 فی 100,000 زندہ پیدائشوں سے کم کر لیا ہے، تاہم دیگر ریاستیں اب بھی زیادہ ماں کی اموات کا سامنا کر رہی ہیں۔ آٹھ ریاستوں نے اس ایس ڈی جی کے ہدف کو پہلے ہی حاصل کر لیا ہے: کیرالہ، مہاراشٹر، تلنگانہ، آندھرا پردیش، تمل نادو، جھارکھنڈ، گجرات، اور کرناٹک۔
تازہ ترین نیشنل فیملی ہیلتھ سروے-5 (2019-21) رپورٹ کے مطابق:
• پہلی سہ ماہی میں اینٹی نیٹیل کیئر (اے این سی) کی خدمات حاصل کرنے والی حاملہ خواتین کا تناسب این اے ایچ ایف ایس ۔4 (2015-16) میں 59% سے بڑھ کر NFHS-5 (2019-21) میں 70% ہو گیا ہے۔
• قومی سطح پر، خواتین کے وہ تناسب جو صحت فراہم کرنے والوں سے چار یا اس سے زیادہ اینٹینیٹل وزٹ کراتی ہیں، 51% (2015-16) سے بڑھ کر 59% (2019-21) ہو گیا ہے۔
• ادارہ جاتی پیدائشوں میں نمایاں اضافہ ہوا ہے، جو کہ قومی سطح پر 79% (2015-16) سے بڑھ کر 89فی صد (2019-21) ہو گیا ہے۔ ادارہ جاتی پیدائشیں کیرالہ، گوا، لکشادیپ، پڈوچیری اور تمل نادو میں سو فیصد ہیں اور اٹھارہ دیگر ریاستوں/یونین ٹیریٹریز میں 90% سے زیادہ ہیں۔
• دیہی علاقوں میں بھی تقریباً 87% پیدائشیں اداروں میں ہوتی ہیں، جبکہ شہری علاقوں میں یہ تناسب 94فی صد ہے۔
|
زچگی اور غیر زچگی کی اموات کی عمر کی تقسیم، بھارت، 2018-20
|
|
عمر گروپ
|
زچگی کی اموات
|
غیر زچگی اموات
|
|
15-19
|
6%
|
9%
|
|
20-24
|
32%
|
11%
|
|
25-29
|
30%
|
12%
|
|
30-34
|
20%
|
13%
|
|
35-39
|
8%
|
14%
|
|
40-44
|
3%
|
18%
|
|
45-49
|
2%
|
22%
|
ایم ایم آر کو کم کرنے کے لیے حکومتی اقدامات
ہندوستان نے 2030 تک ایم ایم آر کے لیے 70 فی 1,00,000 زندہ پیدائشوں کے پائیدار ترقیاتی ہدف (ایس ڈی جی) کے لیے اقوام متحدہ کے ہدف اور 2020 تک 100 فی 1,00,000 زندہ پیدائشوں کے لیے این ایچ پی (نیشنل ہیلتھ پالیسی) 2017 کے ہدف کے لیے عہد کیا ہے۔ ہندوستان نے ایم ایم آر کے لیے قومی صحت پالیسی (این ایچ پی) کا ہدف پورا کر لیا ہے۔
صحت اور خاندانی بہبود کی وزارت (ایم او ایچ ایف ڈبلیو) ایم ایم آر اور نوزائیدہ اموات کی شرح کو کم کرنے کے لیے ریاستوں/مرکز کے زیر انتظام علاقوں کی طرف سے پیش کردہ سالانہ پروگرام کے نفاذ کے منصوبے (پی آئی پی) کی بنیاد پر قومی صحت مشن (این ایچ ایم) کے تحت تولیدی، زچگی، نوزائیدہ، بچے، نوعمر صحت اور غذائیت (آر ایم این سی اے ایچ + این) حکمت عملی کے نفاذ میں تمام ریاستوں/مرکز کے زیر انتظام علاقوں کی مدد کرتی ہے۔ زچگی کی شرح اموات سے نمٹنے کے لیے، ہندوستانی حکومت نے مختلف پالیسیاں اور اسکیمیں نافذ کی ہیں جن کا مقصد زچگی کی صحت کی دیکھ بھال کو بہتر بنانا ہے۔ یہ پروگرام ادارہ جاتی زچگیوں کو بڑھانے، صحت کی دیکھ بھال کے بنیادی ڈھانچے کو بڑھانے اور زیادہ خطرے والے حمل کے لیے بروقت مداخلت کو یقینی بنانے پر مرکوز ہیں۔
قومی صحت مشن (این ایچ ایم) اور زچگی کی صحت
قومی صحت مشن (این ایچ ایم) زچگی کی شرح اموات کو کم کرنے کی ہندوستان کی کوششوں میں اہم کردار ادا کرتا ہے۔ اس میں تولیدی، زچگی، نوزائیدہ، بچہ، نوعمر صحت اور غذائیت (آر ایم این سی اے ایچ + این) حکمت عملی شامل ہے، جس میں زچگی کی صحت کے نتائج کو بہتر بنانے کے لیے متعدد پروگرام شامل ہیں۔ این ایچ ایم کے تحت کلیدی پروگراموں میں شامل ہیں:
1-جانانی سورکشا یوجنا: (جے ایس وائی)
یہ اسکیم 2005 میں شروع کی گئی تھی جس کا مقصد ماں اور نوزائیدہ بچوں کی اموات میں کمی لانا تھا۔ JSY، خاص طور پر کم معاشی حالت والی حاملہ خواتین جیسے کہ ایس سی، ایس ٹی اور بی پی ایل گھرانوں سے تعلق رکھنے والی خواتین کو ادارہ جاتی پیدائش کی حوصلہ افزائی کرتی ہے۔
2-پردھان منتری ماترو وندنا یوجنا: (پی ایم ایم وی وائی)
یہ اسکیم وزارتِ خواتین و بچوں کی فلاح و بہبود کے تحت چلائی جاتی ہے۔ اس میں پہلی زندہ اولاد کی حاملہ خواتین کو 5000 روپے کی مالی امداد دی جاتی ہے بشرطیکہ وہ اسکیم کی شرائط کو پورا کرتی ہوں۔ 1 جنوری 2017 کے بعد، پہلی اولاد کی حامل تمام خواتین کو اس پروگرام سے فائدہ پہنچتا ہے۔ مزید برآں، "مشن شکتی" کی نئی ہدایات کے مطابق 1 اپریل 2022 سے پی ایم ایم وی وائی 2.0 میں دوسری اولاد کے لیے اضافی نقد انعام دینے کی بات کی گئی ہے، بشرطیکہ دوسری اولاد لڑکی ہو، تاکہ لڑکیوں کے بارے میں مثبت رویوں کو فروغ دیا جا سکے۔
3-جانانی ششو سورکشا کاری کرم : (جے ایس ایس کے)
یہ اسکیم 2011 میں شروع کی گئی تھی، جس کا مقصد حاملہ خواتین اور بیمار نوزائیدہ بچوں کے لیے جیب سے ہونے والے اخراجات کو ختم کرنا ہے۔ اس کے تحت خواتین کو مفت پیدائش کی سہولت فراہم کی جاتی ہے، بشمول سی سیکشن، مفت نقل و حمل، تشخیصی خدمات، ادویات، دیگر ضروریات، خوراک اور خون جیسی سہولتیں عوامی صحت اداروں میں فراہم کی جاتی ہیں۔
4-سورکشیت ماترتوا آشوَاسَن : (ایس یو ایم اے این)
یہ اسکیم 2019 میں شروع کی گئی تھی، جس کا مقصد ہر عورت اور نوزائیدہ کے لیے عزت و احترام کے ساتھ معیاری اور مفت صحت کی سہولت فراہم کرنا ہے، تاکہ کسی بھی خدمات سے انکار کی اجازت نہ ہو اور تمام ممکنہ ماں اور نوزائیدہ کی اموات کو روکا جا سکے۔
5-پردھان منتری سورکشیت ماترتوا ابھیان : (پی ایم ایس ایم اے)
یہ اسکیم 2016 میں شروع کی گئی تھی، جس میں حاملہ خواتین کو ہر مہینے کی نویں تاریخ کو مفت اور معیاری اینٹینٹل کیئر فراہم کی جاتی ہے۔ مزید برآں، "ایکسٹینڈڈ پی ایم ایس ایم اے (ای ۔ پی ایم ایس ایم اے)حکمت عملی کو اپنایا گیا ہے تاکہ حاملہ خواتین کو خاص طور پر ہائی رسک حاملہ خواتین کے لیے معیاری اینٹینٹل کیئر فراہم کی جا سکے اور محفوظ پیدائش تک ان کی پیروی کی جا سکے۔ 21 مارچ 2025 تک، اس اسکیم کے تحت 5.9 کروڑ سے زیادہ حاملہ خواتین کا معائنہ کیا جا چکا ہے۔
6-لاکشیا :
یہ اسکیم 2017 میں شروع کی گئی تھی، جس کا مقصد لیبر روم اور میٹرنٹی آپریشن تھیٹرز میں دیکھ بھال کے معیار کو بہتر بنانا ہے تاکہ حاملہ خواتین کو پیدائش اور بعد از پیدائش فوری دیکھ بھال کے دوران عزت اور معیاری علاج مل سکے۔
7-صلاحیت کی ترقی :
ایم بی بی ایس ڈاکٹروں کو اینستھیزیا (ایل ایس اے ایس )اور اوبسٹٹرک کیئر بشمول سی سیکشن(ای ایم او سی) کی مہارتوں میں تربیت فراہم کی جاتی ہے تاکہ ان شعبوں میں ماہر ڈاکٹروں کی کمی کو پورا کیا جا سکے، خاص طور پر دیہی علاقوں میں۔
8-ماترتوا اموات کی نگرانی و جائزہ : (ایم ڈی ایس آر)
یہ پروگرام سہولتوں اور کمیونٹی سطح پر نافذ کیا گیا ہے۔ اس کا مقصد معالجوں کی جانب سے درست کارروائی کرنا اور اوبسٹریٹرک دیکھ بھال کے معیار کو بہتر بنانا ہے۔
9-ماہانہ گاؤں صحت، صفائی اور غذائیت دن : (وی ایچ این ڈی سی)
یہ ایک آؤٹ ریچ سرگرمی ہے جو ماں اور بچے کی دیکھ بھال بشمول غذائیت فراہم کرتی ہے۔
10-باقاعدہ معلومات، تعلیم اور مواصلات / (آئی ای سی ) رویے میں تبدیلی: (بی بی سی)
یہ سرگرمیاں اینٹینٹل کیئر کی ابتدائی رجسٹریشن، باقاعدہ اینٹینٹل کیئر، ادارہ جاتی پیدائش، غذائیت اور حمل کے دوران دیکھ بھال کے بارے میں عوامی آگاہی پیدا کرنے کے لیے کی جاتی ہیں۔
11-ایم سی پی کارڈ اور سیف مادرہ بُکلیٹ:
یہ حاملہ خواتین کو ان کی غذا، آرام، حمل کے دوران خطرے کی علامات، فائدہ مند اسکیموں اور ادارہ جاتی پیدائش کے بارے میں آگاہی دینے کے لیے تقسیم کی جاتی ہیں۔
12-تولیدی اور بچوں کی صحت (آر سی ایچ ) پورٹل:
یہ ایک ویب پر مبنی نظام ہے جو حاملہ خواتین اور نوزائیدہ بچوں کی نام پر بنیاد کر کے نگرانی کرتا ہے تاکہ انہیں باقاعدہ اور مکمل خدمات فراہم کی جا سکیں، بشمول اینٹینٹل کیئر، ادارہ جاتی پیدائش اور پوسٹ نٹل کیئر۔
13-اینیمیا مکت بھارت (اے ایم بی ) حکمت عملی:
یہ حکمت عملی "پوشن ابھیان" کا حصہ ہے اور اس کا مقصد اینیمیا کی روک تھام اور علاج کے لیے موجودہ طریقوں کو مستحکم کرنا ہے، جس میں اسکول جانے والی نوعمر لڑکیوں اور حاملہ خواتین میں اینیمیا کی جانچ اور علاج شامل ہے، نیز اینیمیا کے غیر غذائی اسباب کو حل کرنے کے لیے ایک جامع مواصلاتی حکمت عملی اپنائی گئی ہے۔
انفراسٹرکچر کی مضبوطی
صحت کی دیکھ بھال کے انفراسٹرکچر کو مضبوط بنانا ماں کی اموات کو کم کرنے کی ایک اہم حکمت عملی ہے۔ طبی سہولتوں اور عملے کی تربیت میں سرمایہ کاری سے ماں کی صحت کی دیکھ بھال کی خدمات کا معیار بہتر ہوتا ہے۔ صحت کی دیکھ بھال کے انفراسٹرکچر کو بہتر بنانے کے لیے کئی اقدامات اٹھائے گئے ہیں:
- مکمل اسقاط حمل کی دیکھ بھال (سی اے سی)کی خدمات کو صحت کے فراہم کنندگان کی تربیت، ادویات، آلات، معلوماتی تعلیم اور مواصلات (آئی ای سی) وغیرہ کے ذریعے مضبوط کیا گیا ہے۔
- ڈلیوری پوائنٹس: "ڈلیوری پوائنٹس" کو انفراسٹرکچر، آلات، اور تربیت یافتہ عملے کے حوالے سے مضبوط کیا گیا ہے تاکہ جامع آر ایم این سی اے ایچ + این خدمات فراہم کی جا سکیں۔
- فرسٹ ریفرل یونٹس (ایف آر یوز) کا فعال ہونا: اس میں عملہ، خون ذخیرہ کرنے کی سہولتیں، اور حوالہ جاتی روابط وغیرہ کو یقینی بنانا شامل ہے۔
- ماں اور بچے کی صحت (ایم سی ایچ ) ونگز کا قیام: ہائی کیس لوڈ والی سہولتوں پر ماں اور بچے کی دیکھ بھال کے معیار کو بہتر بنانے کے لیے۔
- اوبسٹٹرک آئی سی یو / ایچ ڈی یو کا آپریشنل ہونا: ملک بھر میں ہائی کیس لوڈ والی تیسری سطح کی نگہداشت کی سہولتوں میں پیچیدہ حملوں کو سنبھالنے کے لیے۔
ماں کی صحت کی دیکھ بھال میں کامیاب کہانیاں اور اختراعات
بھارت نے جدید صحت کی حکمت عملیوں اور مخصوص مداخلتوں کے ذریعے ماں کی اموات کو کم کرنے میں زبردست کامیابی حاصل کی ہے۔ یہ کامیاب کہانیاں مزید ترقی کے لیے ایک ماڈل اور دیگر علاقوں کے لیے تحریک کا ذریعہ بن رہی ہیں۔
کئی ریاستوں نے منفرد اقدامات کی قیادت کی ہے جنہوں نے ماں کی اموات کو کم کرنے میں اہم کردار ادا کیا ہے، بشمول:
- مدھیہ پردیش کی "دستک ابھیان": ایک کمیونٹی پر مبنی مہم جو ماں کی صحت کے خطرات کی جلد تشخیص پر مرکوز ہے اور بروقت طبی مداخلت کو یقینی بناتی ہے۔
- تمل نادو کا ایمرجنسی اوبسٹٹرک کیئر ماڈل: ایک مضبوط حوالہ جاتی نظام جو حاملہ خواتین کو بروقت ایمرجنسی دیکھ بھال فراہم کرتا ہے، جس سے ماں کی پیچیدگیاں کم ہوتی ہیں۔
ان کامیاب کہانیوں کو بنیاد بنا کر اور جدید طریقوں کو اپنانے کے ذریعے، بھارت ماں کی اموات کو مزید کم کرنے اور تمام خواتین کے لیے محفوظ حمل کو یقینی بنانے کی سمت میں درست راستے پر ہے۔ ماں کی اموات کو مزید کم کرنے کے لیے بھارت کو صحت کے نظام کو مضبوط بنانا، پالیسیوں کو بہتر بنانا اور معیاری صحت کی دیکھ بھال کی خدمات تک رسائی کو بڑھانا جاری رکھنا ہوگا۔
نتیجہ
بھارت نے ماں کی اموات کو کم کرنے میں قابل ذکر پیشرفت حاصل کی ہے، اور 2020 تک نیشنل ہیلتھ پالیسی (ایچ ایچ پی) کے ہدف 100 سے کم ایم ایم آر کو کامیابی سے حاصل کیا ہے۔ تاہم، 2030 تک ایس ڈی جی ہدف 70 سے کم ایم ایم آر کو حاصل کرنے کے لیے مزید کوششوں کی ضرورت ہے۔ صحت کے انفراسٹرکچر کو مضبوط بنانا، ماں کی صحت کے پروگرامز کو بڑھانا اور سماجی و اقتصادی رکاوٹوں کو دور کرنا ملک میں ماں کی اموات کو مزید کم کرنے میں اہم کردار ادا کرے گا۔
حوالہ جات
https://pmsma.mohfw.gov.in/
https://mohfw.gov.in/?q=hi/node/8491
https://tncea.dmrhs.tn.gov.in/program/CEmOC.pdf
https://censusindia.gov.in/nada/index.php/catalog/44379
https://pib.gov.in/PressReleasePage.aspx?PRID=1575157
https://sansad.in/getFile/annex/259/AU2341.pdf?source=pqars
https://mohfw.gov.in/sites/default/files/Final.pdf
https://prc.mohfw.gov.in/fileDownload?fileName=.pdf
پی ڈی ایف میں دیکھیں
****
UR-234
(ش ح۔ اس ک۔ع ر)
(ریلیز آئی ڈی: 2124209)
وزیٹر کاؤنٹر : 59